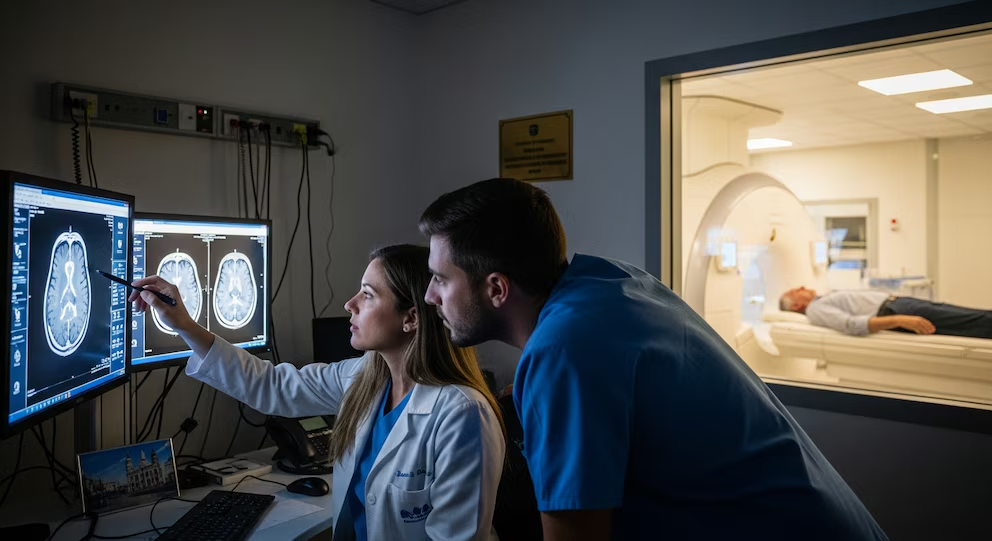
Quienes practican deporte habitualmente suelen decir que su mente está más clara y despejada tras el ejercicio. Ahora, un equipo de investigadores ha descubierto el mecanismo cerebral que explica esa sensación y confirma que el entrenamiento fortalece tanto los músculos como el cerebro.
La revista Neuron recoge las conclusiones de un estudio que describe, mediante modelos con ratones —cuyo cerebro es similar al humano—, cómo el ejercicio físico provoca cambios en la actividad cerebral que activan mejoras fisiológicas y metabólicas.
“Mucha gente dice sentirse más ágil y tener la mente más clara después de hacer ejercicio, y eso nos llevó a querer comprender qué ocurre en el cerebro tras practicar deporte”, señala Nicholas Betley, investigador en la Universidad de Pensilvania, quien forma parte del grupo de científicos de centros estadounidenses y japoneses que ha llevado a cabo el estudio.
Los autores utilizaron ratones con modificaciones genéticas y un amplio abanico de técnicas fisiológicas, de imagen y moleculares para registrar durante semanas la actividad cerebral de los roedores. El ejercicio se realizó en cintas de correr.
Lo primero que observaron, según explican, es que los ratones registraban una mayor actividad cerebral después de correr, especialmente en las células nerviosas situadas en el hipotálamo ventromedial, una región que regula la forma en que el cuerpo utiliza la energía, incluido el peso corporal y el azúcar en sangre.
Al monitorizar la actividad neuronal durante el ejercicio, también vieron que había un grupo específico de células nerviosas del hipotálamo ventromedial, llamadas neuronas del factor esteroidogénico 1 (SF-1), que se activaban mientras los animales corrían en la cinta. Y no solo eso: las células SF-1 permanecían activas al menos una hora después de que los ratones terminaran la sesión.
El libro Los primeros 20 minutos, de Gretchen Reynolds dice “el impacto que incluso las cantidaes más pequeñas de ejercicio pueden tener sobre la salud y la longevidad es muy profundo”. La experta también describe que cada semana hay un nuevo descubrimiento que contradice alguna creencia arraigada acerca de una práctica de ejercicio, agrega.
Reynolds además dice que después de todo, no tenemos que ser atletas para querer saber cómo movernos mejor. “Solo necesitamos escuchar la voz del interior…el cuerpo quiere y necesita moverse. Escúchalo”, comenta.
Mejora respiratoria, metabólica y del flujo sanguíneo
Tras dos semanas de ejercicio diario, los ratones del experimento mostraron una mejora en su resistencia: fueron capaces de correr más rápido y durante más tiempo antes de agotarse. Lo sorprendente fue descubrir que, después de 14 días de entrenamiento, a los roedores se les activaban más neuronas SF-1 y con mayor intensidad que al inicio, cuando no hacían ejercicio.
Cuando los investigadores bloquearon la actividad de las neuronas SF-1 e impidieron que enviaran señales al resto del cerebro, los ratones se cansaron rápidamente y no mostraron mejoras en la resistencia, ni en el metabolismo ni en el flujo sanguíneo durante el periodo de entrenamiento.
“Este resultado nos indica que las neuronas SF-1 tienen una importancia vital para activar circuitos neuronales y fortalecer el cerebro tras el ejercicio”, subraya Betley, en un comunicado de la Universidad de Pensilvania. Su explicación es que estas neuronas, al activarse con el ejercicio, ayudan al cuerpo a recuperarse más rápido al utilizar de forma más eficiente la glucosa almacenada, lo que favorece la adaptación de músculos, pulmones y corazón a entrenamientos más intensos.

Lograr los beneficios del ejercicio sin practicarlo
“Este descubrimiento podría permitir, en el futuro, potenciar el entrenamiento mediante la activación de los circuitos de las neuronas SF-1, incluso sin practicar deporte. Esto permitiría que personas sin movilidad pudieran beneficiarse de los efectos cerebrales del ejercicio físico”, plantea Coral Sanfeliu, neurocientífica en el Instituto de Investigaciones Biomédicas de Barcelona, en declaraciones recogidas por Science Media Centre.
Para Carlos Matute, presidente de la Sociedad Española de Neurociencia, “estamos ante un estudio de muy buena calidad que introduce el concepto de que el historial de ejercicio queda registrado en circuitos cerebrales concretos, y que aporta una idea novedosa: que el cerebro no solo responde al ejercicio, sino que es necesario para consolidar los beneficios del entrenamiento repetido”.
Numerosos estudios científicos relevantes han confirmado en los últimos meses que la actividad física periódica, incluso si se practica durante poco tiempo y de forma moderada —como caminar algunos pasos más al día—, mejora las funciones cognitivas, emocionales y el funcionamiento cerebral en general. Es más, una investigación ha constatado que esa mejora cerebral puede heredarse de padres a hijos.
Por dónde comenzar?
Los siguientes consejos podrían ayudarle en su meta de ejercitarse:
- Haga actividades que disfrute. No se limite a las formas tradicionales de ejercicios. El baile, nadar o aeróbicos en agua, existen diferentes disciplinas y opciones para decidir.
- Si prefiere caminar o correr también es válido.
- Enfóquese en pequeños pasos. Sea realista y tenga metas alcanzables. Podría comenzar por empezar a subir las gradas en lugar del elevador.
- Premiése de alguna manera al momento de lograr una meta y póngase un nuevo reto.
- No se olvide de hacer un calentamiento, ejercicios de estiramiento y también haga ejercicios para enfriarse y aumentar la flexibilidad.